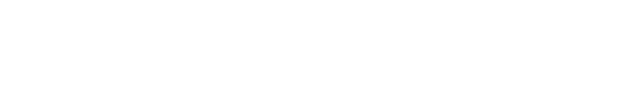胃カメラはどんな人が受けるべき??
胃カメラと聞くと辛い・苦しいというイメージがあり、出来ることなら受けたくない検査です。
ただ実際は胃カメラをやった方がいい方もおられ、そして当院ではそのような方でも無痛で胃カメラを受けて頂く体制を整えております。
胃カメラを受けたほうがいい人
①症状のある方
胃カメラで喉や食道・胃・十二指腸を直接見ることで症状の原因をさぐり、病気に合わせた治療を行うことができます。
- 胃痛
- 胃もたれ
- 吐き気
- 食欲不振
- 胸焼け
- のどの違和感・つまり
- 胃酸の逆流
- 黒色便
- 体重減少 など
②がんのリスクがある方
胃カメラの目的の一つにがんの早期発見があります。
がんは早期発見することでほぼ完全に治療することが可能になっており、特に食道がん・胃がんはリンパ節転移の低い初期の段階では胃カメラでの治療ができるため症状がなくとも胃カメラを受けることが大切です。
下記がんのリスクがある方は定期的に胃カメラを受けることをお勧めいたします
咽頭がん・食道がんのリスク:
✅飲酒(特に顔が赤くなる方)
✅喫煙
✅熱い飲み物を飲む習慣
✅バレット食道
胃がんのリスク:
✅ピロリ菌の感染歴(除菌後も含む)
✅喫煙
✅高塩分
③検診で異常を指摘された方
胃の検診としてABC検診、バリウム検査、胃カメラ検査があります。
いずれもひっかかった場合は、胃がんをはじめとして病気が隠れている可能性があるので精密検査として胃カメラを受けることをお勧めします。
※検診の胃カメラでひっかかった場合は、胃カメラの再検をして生検などの精密検査を行います。
④40歳以上の方
30代までは胃がんのリスクはほとんどありませんが、40歳代から徐々に罹患率が増え始め、50歳以上になるとどんどん胃がん罹患のリスクが増加します。
ガンは初期の段階では症状が出ることがほぼなく、そして初期であればほぼ完全に治すことが出来るため、40歳以上になったら1-2年に毎に定期的な胃カメラを行い
実際の検査例
①50代 男性 検診バリウム検査でポリープ
【症状】
特に自覚症状はありませんでしたが、検診で受けたバリウム検査で胃にポリープを指摘され来院されました。
【診察・検査】
バリウム検査で指摘されたポリープが実際にあるかどうか(バリウム検査では胃の中の泡がポリープと間違われることもあります)、ポリープがあるとしたら良性か悪性か、調べるために胃カメラを行いました。
胃カメラを行うと、胃の中にポリープを複数認めました。
ピロリ菌はおらず、ポリープの色調や形・構造を観察し、ピロリ菌がいない人に出来る胃底腺ポリープと診断しました。
実際の胃カメラの画像です。ポリープを複数認めました(黄色円)。表面は平滑で周囲と同色調で、胃底腺ポリープと診断しました。
胃のポリープは
A:ピロリ菌がいない人や制酸剤の影響によって出来る胃底腺ポリープ
B:ピロリ菌による炎症が影響して出来る過形成性ポリープ
の2つに分けられます。 ※例外もあります
今回のポリープはAの胃底腺ポリープと呼ばれるタイプで、ガン化のリスクがほとんどないと言われており、定期的に胃カメラで状態を見ていく方針として一旦終了となりました。
ただし、極々稀にガン化するケースや、一見胃底腺ポリープに見えてもガン化のリスクがある「腺腫」と呼ばれる病変だったりすることもあるため、
内視鏡時には詳細に観察し、場合によっては生検を行い確定診断をつける場合もあります。
また、患者さんから「バリウム検査でポリープを指摘された際に、胃カメラは必要ですか?」といった質問を伺いますが、
当院では上記のような理由から胃カメラを受けることを強くお勧めしております。
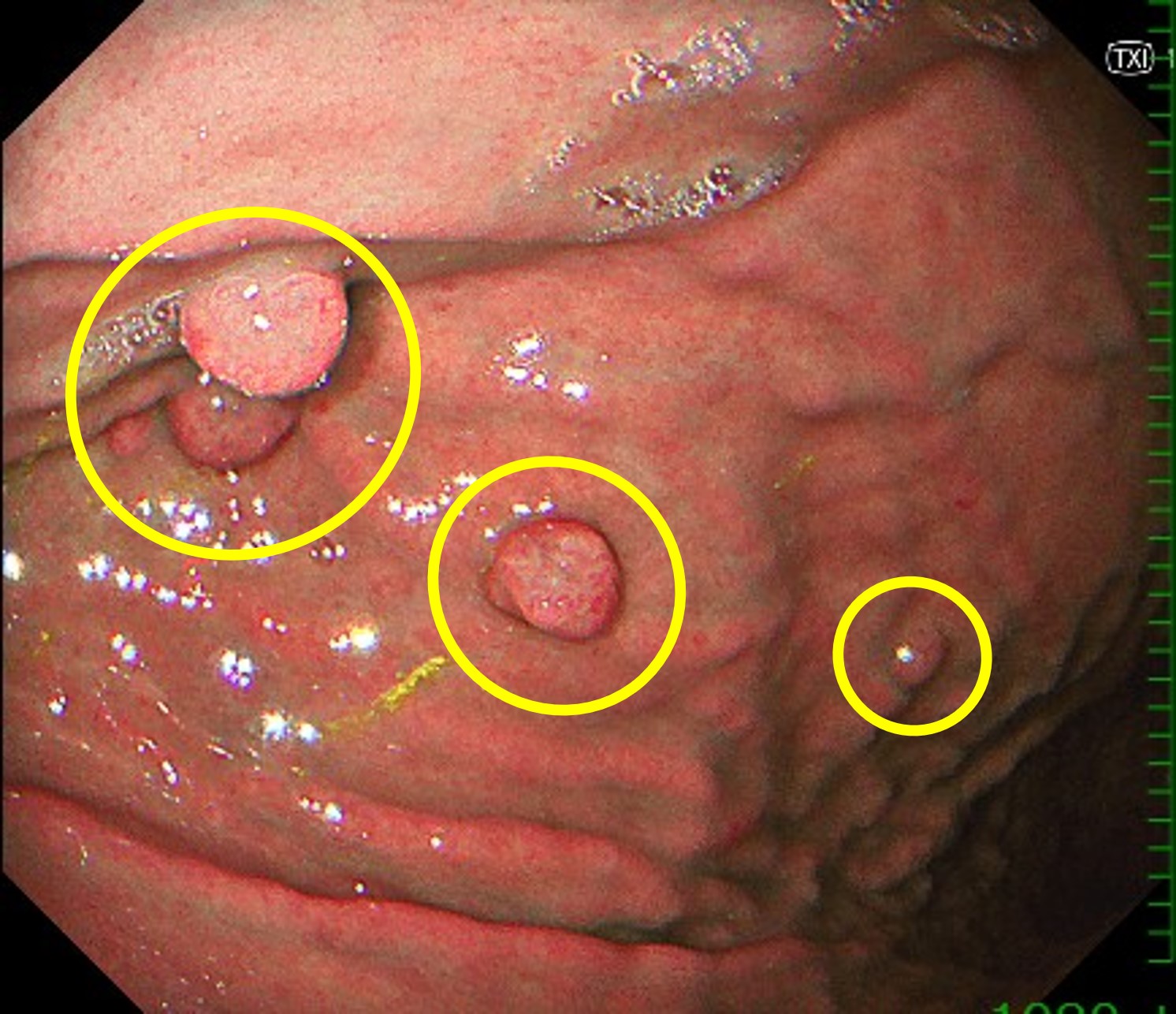
※実際に胃底腺ポリープの中に混じってガンが混じっていた症例。 胃底腺ポリープを多数認め(青部分)、サイズが大きく表面に炎症を伴い形が崩れているものがあり(黄色部分)、生検を行ったところガンとの診断結果でした。
②40代 男性 空腹時の胃痛・背部痛
【症状】
2週間ほど前から空腹時に胃痛と背中の痛みを感じ、すぐに治るだろうと思い様子をみていましたが一向に改善せず、2日前から痛みが増悪したとのことで受診されました
【診察】
胃痛・背部痛の原因としては、
- 胃潰瘍や十二指腸潰瘍などの消化管疾患
- 膵炎や膵臓などの膵疾患
- 胆石などの胆のう疾患
などが考えられ、腹部エコーや胃内視鏡(胃カメラ)にて状態をチェックすることにしました。
【検査】
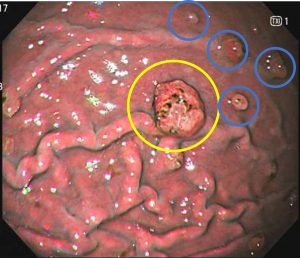
腹部エコーでは胆のうや膵臓に異常はなく、続いて胃内視鏡(胃カメラ)を施行したところ、十二指腸潰瘍を認めました
十二指腸の入り口に潰瘍(黄色部分)を認めました
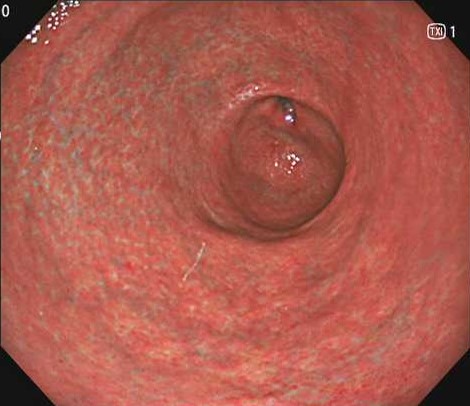
胃の中には萎縮性胃炎を認めピロリ菌も陽性であり、今回の潰瘍の原因と考えました。
関連ページ:
【治療】
十二指腸潰瘍はピロリ菌や薬剤性で発症する粘膜障害で、粘膜が炎症を起こして表面がえぐれてしまう状態です。
胃や十二指腸の粘膜は常に胃酸にさらされていますが、健康な状態では粘膜の防御機能によって胃酸により粘膜が傷つかないようになっています。
ただ、ピロリ菌や痛み止めの薬などによりこの防御機能がうまく機能しなくなり、粘膜が傷つきただれてしまい、ついには一部が欠損し潰瘍になってしまいます。
胃痛や背部痛として感じることが多く、悪化すると潰瘍から出血したり穿孔(胃や十二指腸に穴が開くこと)し、緊急内視鏡や緊急手術になることもあります。
今回は潰瘍の程度はひどくなく出血もないことから薬で治療することとしました。
<治療内容>
①制酸薬
胃酸の分泌過多を抑える薬です。胃酸分泌を抑えることで、胃の粘膜の再生力で潰瘍は治癒していきます。今回はプロトンポンプ阻害薬(PPI)という薬を処方しました。
②粘膜保護薬
胃の粘膜の防御機能を高め、潰瘍による胃痛を抑え改善をより早めます。
③食事指導
食事についてはしばらくの間は刺激の少ない粥食や消化のよい和食系のものを召し上がっていくこととしました。
【経過】
投薬開始翌日には痛みは取れてきており、3日目の再診時には痛みはほぼなくなったとのことでした。食事は通常食に戻し内服を続け、1か月後の再診時もほぼ問題ない状態でした。
十二指腸潰瘍は90%近くがピロリ菌が原因となっており、今回もピロリ菌が陽性であったため除菌も行うこととしました。
(実際にピロリ菌除菌後の潰瘍の再発率は 1~2%と極めて低いことが報告されています※1。)
抗生剤と制酸剤の組み合わせを1週間飲んでもらい、1か月後に再診をして頂き、呼気検査にてピロリ菌の除菌成功を確認しました。
ただ、ピロリ菌除菌後も胃がんのリスクがあるため※2、胃カメラは定期的に行っていく方針としています。
十二指腸潰瘍や胃潰瘍は悪化すると出血したり、十二指腸・胃に穴が開いたり(穿孔)することもあるため、慢性的な痛みやその増悪、または強い胃痛背部痛がある場合はエコーや胃カメラの検査を行うことが大切です。
参考文献:※1Miwa H, Sakaki N, Sugano K, et al. Recurrent peptic ulcers in patients following successful Helicobacterpylori eradication: a multicenter study of 4940 patients. Helicobacter 2004; 9: 9-16
※2Sugano K. Effect of Helicobacter pylori eradication on the incidence of gastric cancer: a systematic review and meta-analysis. Gastric Cancer 2019;
③40歳 男性 区の胃がんリスク検診でひっかかった
【症状】
特に自覚症状はありませんでしたが、検診で受けた胃がんリスク検診(ABC検診)でC群判定とのことで来院されました。
【診察】
ABC検診は血液検査でピロリ菌と胃炎の状態を評価して胃がんのリスクを判定する検査です。
自治体の胃がん検診として行われており、A~D群までの区分して下記のように評価します。
| A群 | ピロリ菌感染・胃粘膜萎縮はいずれも否定的で、胃がんになる危険性が比較的低いと考えられています。 |
| B群 |
ピロリ菌に感染している疑いがあります。 胃粘膜の萎縮は軽度ですが、胃潰瘍・胃がんになる危険性を否定できないので、ピロリ菌を除菌し定期的に胃カメラを受けることが望ましいです。 |
| C群 |
ピロリ菌感染および萎縮性胃炎があります。 胃がんになる危険性があるので、ピロリ菌を除菌し定期的に内視鏡検査を実施することが望ましいです。 |
| D群 |
高度の胃粘膜萎縮がありピロリ菌が住めない状態です。 胃がんになる危険性が相当に高いので、年1回以上の内視鏡検査を行い注意深く経過を観察する必要があります。 |
今回はC群の判定でしたので、胃カメラを行い状態を確認してみました。
【胃カメラ】
胃カメラを行うと、ピロリ菌による萎縮性胃炎を認めました。
また胃の一部に境界明瞭な陥凹を認め、生検を行うとがんとの結果であり、早期胃がんと診断しました
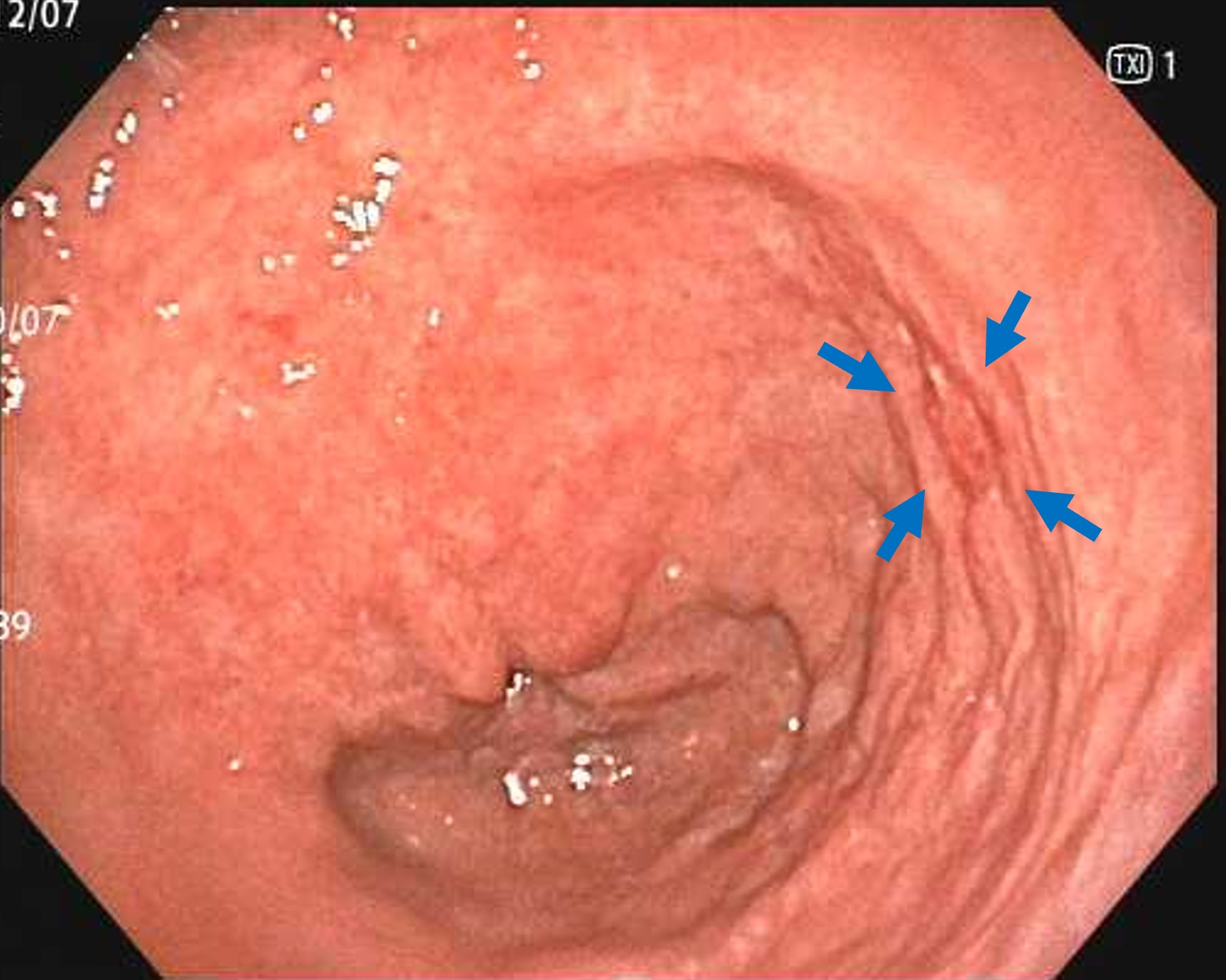
胃の粘膜が白っぽさを帯びたまだらな色調となっておりピロリ菌による萎縮性胃炎の状態です。そして前庭部とよばれる胃の出口付近に境界性のある発赤調の陥凹部分があり(矢印部分)、この部分からの生検でガンが検出され、早期胃がんと診断しました。
【治療】
幸いにも早期の胃がんでしたので内視鏡治療での根治が可能な状態でした。
入院が必要となるため、対応できる高次医療機関へ紹介し無事根治することが出来ました。
その後の胃がん予防のためピロリ菌除菌まで行い治療は一旦終了し、定期的に胃カメラで再発のチェックや胃の他の部位にがんが出来ないかを見ていく方針としました。
ABC検診は偽陽性も多い検査ではありますが、今回のように実際に胃がんが見つかるケースもあり、B・C・D群と判定された方は胃カメラを受けることが重要です。
文責:神谷雄介理事長(消化器内科・内視鏡専門医)