なぜ便秘になるのか?その原因と治療法は?
原因は様々で、生活習慣やストレスからおこる過敏性腸症候群や、大腸がんや炎症性腸疾患と呼ばれる腸の病気、中には甲状腺の病気などの内科疾患が隠れている場合もあります。
当クリニックでは、その原因をしっかりと調べ、患者さま一人ひとりの状態に合わせて治療を行っていきます。
症状がつらく悩んでおられる方は一度ご相談ください。
2023年に厚生労働省より便通異常症診療ガイドライン 2023- 慢性便秘症(以下,ガイドライン2023)が刊行され、
便秘症とは
「本来排泄すべき糞便が大腸内に滞ることによる兎糞状便・硬便,排便回数の減少や,糞便を快適に排泄できないことによる過度な怒責,残便感,直腸肛門の閉塞感,排便困難感を認める状態」
と定義されました。
分かりやすく言うと、
- 便が硬い、コロコロしている
- 便が毎日出ない
- いきまないと便が出ない
- 残便感がある
- 肛門が詰まってすっきりと便が出ない
- 便を出すのに時間がかかる
というような状態を指し、一概に便秘といっても症状にはかなり幅があります。
つまり一言に「便秘」と言っても症状は人それぞれであり、「便秘」だから「下剤を処方」では適切な治療とはいえまず、症状に合わせた治療をする必要があります。
適切な治療をするためには、まずは「どういう便秘なのか」をしっかり把握し、そして「なぜ便秘になるのか」を考えていく必要があります。
2.便秘の原因は?
便秘の原因は様々で、大きく分類すると、
・大腸ガンなどの腫瘍による「器質的便秘」
・甲状腺などの病気に伴う「症候性便秘」
・抗うつ剤などによる「薬剤性便秘」
・主に生活習慣や体質に原因があるとされる「機能性便秘」 があります。
なかでも最も頻度が高いのが機能性便秘です。
原因となる生活習慣としては、
①不規則な食生活や過剰なダイエット
朝食を抜いたりすると、食べ物が胃に入ることで、便を出そうとする胃腸反射がおこらず、腸の動きがにぶり、便意が起こらなくなり、それが続くことで慢性的な便秘になります。
また、食物繊維の不足も腸の動きを鈍らせる一因となります。
②便意の我慢
便意をこらえすぎることで便意を感じなくなってしまい、便秘になってしまいます。
学校や仕事中などで、急にはトイレにいけない環境で我慢してしまうことなどが誘因となります。
③運動不足
体の適度な運動は腸の働きを促してくれます。デスクワークなどが続き体を動かす機会が少ない方は腸の動きが悪く便秘になりやすいです。
④ストレス
腸の動きは自律神経といって、意識しないでも勝手に動いてくれる神経が支配しています。
この自律神経はストレスに弱く、ストレスにより働きが乱れてしまうと、腸の働きも鈍くなり便秘になることがあります。
また、便秘は男性よりも女性の方に多いと言われますが、その理由の1つに腸の動きに女性ホルモンが関係していることがあげられます。
女性ホルモンの一つ、黄体ホルモンが多くなると、腸管の筋肉に作用し蠕動運動を抑制してしまいます。このため、黄体ホルモンが多くなる月経1週間前頃から毎回便秘になってしまう、という方もいらっしゃいます。
3.検査は?
まずは現状の便通について問診・診察でしっかりと把握し、その上で便秘の原因を調べるための検査を行います。
<問診>
便の性状、出方、腹痛の有無や食事内容・生活習慣などを確認します。
<血液検査>
便秘の原因となる甲状腺疾患などの有無を調べます。
<腹部レントゲン・エコー>
体の外側から便やガスのたまり具合、腸管の浮腫みなどの状態を調べます。
<大腸カメラ>
大腸の状態を直接見て、ガンや炎症性腸疾患などの病気がないかを調べます。
※便秘症の検査に大腸カメラは必要??
患者さんからよくこのような質問をお受けしますが、基本的には必要と考えます。
便秘の原因として怖いのが、大腸がんによる狭窄や閉塞です。
気づかずに投薬治療を続けているうちにガンが進行してしまった、ということになりかねないので、
慢性的に続く便秘・薬で改善しないような便秘の際には、大腸カメラを行いガンなどが潜んでいないかを確認する必要があります。
4.治療は?
便秘の原因となる病気が見つかった場合は、まずその病気の治療を行います。
例えば、甲状腺機能低下症に伴う症候性便秘の場合は、甲状腺の治療を行いながら必要に応じて投薬を考えます。
また病気などの原因がなく、生活習慣に原因があるとされる機能性便秘などに対しては、「大腸遅延型」「直腸性」といったように便秘の状態をさらに細かく判断し、生活習慣の見直しや投薬などを行っていきます。
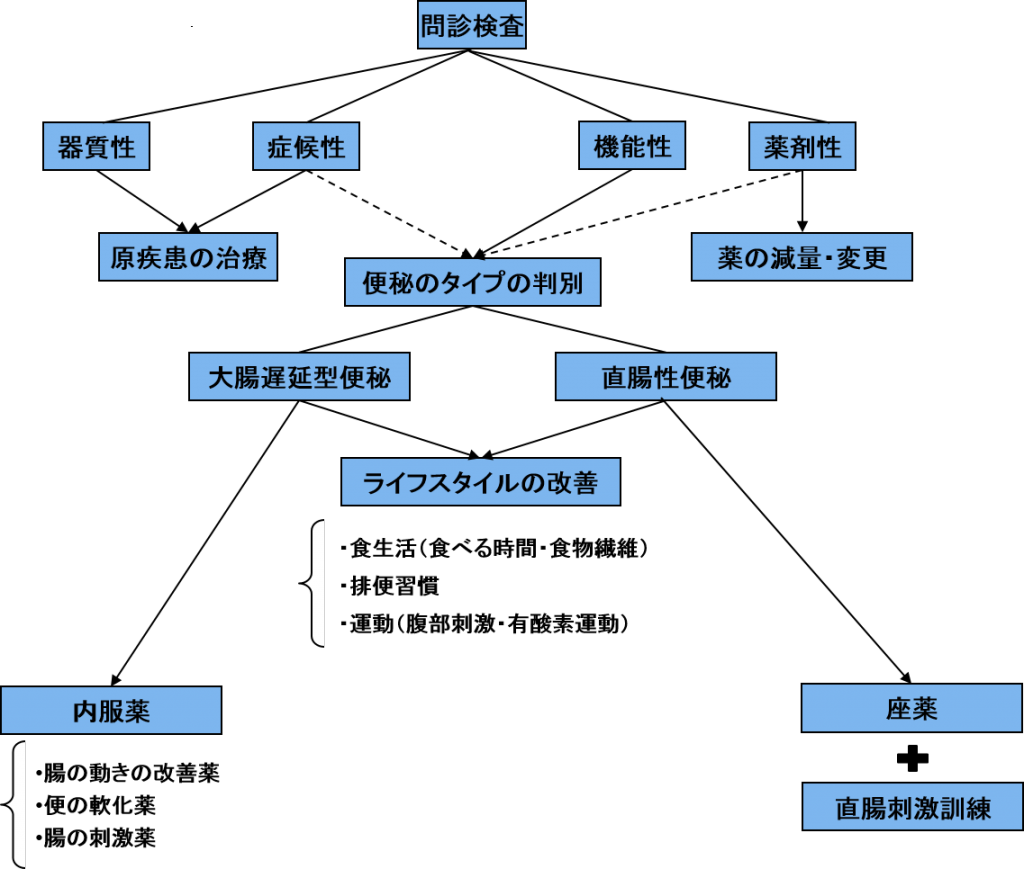
■生活習慣の改善■
①食事
規則正しい食生活
食物繊維の摂取:目標1日20g(管理栄養士と協力し食事指導も行っていきます。)
②適度な運動15分以上のウォーキング
③股関節~腰にかけてのストレッチ
■薬による治療■
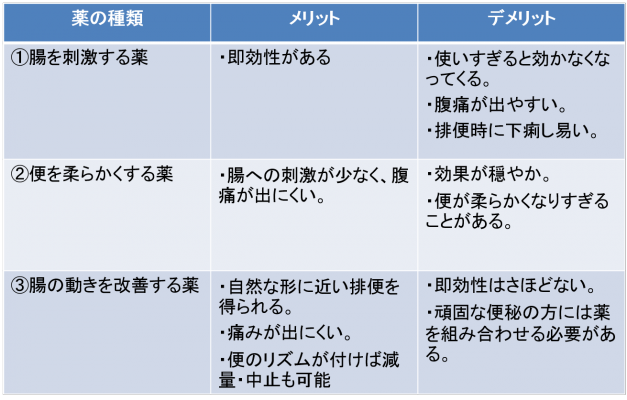
生活習慣の改善と合わせて、患者様一人一人の便の性状や腸の動きに合わせて、薬を選択していきます。
当院では錠剤だけでなく、便秘の体質自体の改善ができ、かつ体への負担が少ない漢方薬を併用した治療を行っております。(もちろん保険診療です。)
下剤には錠剤・粉薬・漢方薬含めかなりの種類の薬がありますが、刺激を加えて出すタイプの薬だけだと便が下痢になったり腹痛が出たり、また長期に使用し続けると効果が出なくなることもあるため、腸の動きを改善する薬をベースに使用しながら、なるべく自然に近い排便環境を作ってける状態を目指します。
③の薬で腸の動きのリズムをつけながら、便の正常に合わせ②を併用したり、それでも便が出にくい時には①を頓服で服用します。
また女性の月経前に起こるような便秘については、黄体ホルモンによる腸の動きの抑制が関わっているため、周期に合わせ③の薬などを服用することで便通コントロールを行います。
直腸性便秘と診断された方には座薬を併用しながら、場合によっては肛門科に紹介し排便トレーニングを行い、自然
に排便できるような治療を行います。
参考文献
1)Otani K, et al: Prevalence and risk factors of functional constipation in the rome iv criteria during a medical
check-up in japan. J Gastroenterol Hepatol 2021;36:2157-2164.
check-up in japan. J Gastroenterol Hepatol 2021;36:2157-2164.
2)Tamura A, et al: Prevalence and self-recognition of chronic constipation: Results of an internet survey. J Neurogastroenterol Motil 2016;22:677-685.
3)Ogasawara N, et al: Overlap between constipation and gastroesophageal reflux disease in japan: Results from an internet survey. J Neurogastroenterol Motil 2022;28:291-302.
文責:神谷雄介理事長(消化器内科・内視鏡専門医)
■関連ページ■